Chủ đề
Nữ bác sĩ chữa bệnh cho bào thai
Thai phụ 23 tuổi, mắc hội chứng truyền máu song thai, nguy cơ em bé tử vong, được bác sĩ Nguyễn Thị Sim, Bệnh viện Phụ sản Hà Nội, cứu sống bằng kỹ thuật đặc biệt.
Năm 2019, thai phụ 23 tuổi, ở Nghệ An, mang song thai, khám gần nhà được chẩn đoán một thai bình thường và một lưu. Bác sĩ tuyến dưới tư vấn không cần lo lắng vì thai lưu sẽ teo, không ảnh hưởng bé còn lại. Song, tháng thứ 5 thai kỳ, kết quả siêu âm cho thấy thai lưu to nhanh, còn thai bình thường dần hết ối, chậm lớn, dấu hiệu thiếu máu, nguy cơ tử vong.
Khi tiếp nhận, bác sĩ Sim phát hiện thai mắc hội chứng truyền máu thể đặc biệt (song thai không tim). Tức là một thai có hình thái bình thường đang truyền máu sang thai không tim (bị nhầm là thai lưu) gây nguy hiểm tính mạng bé bình thường.
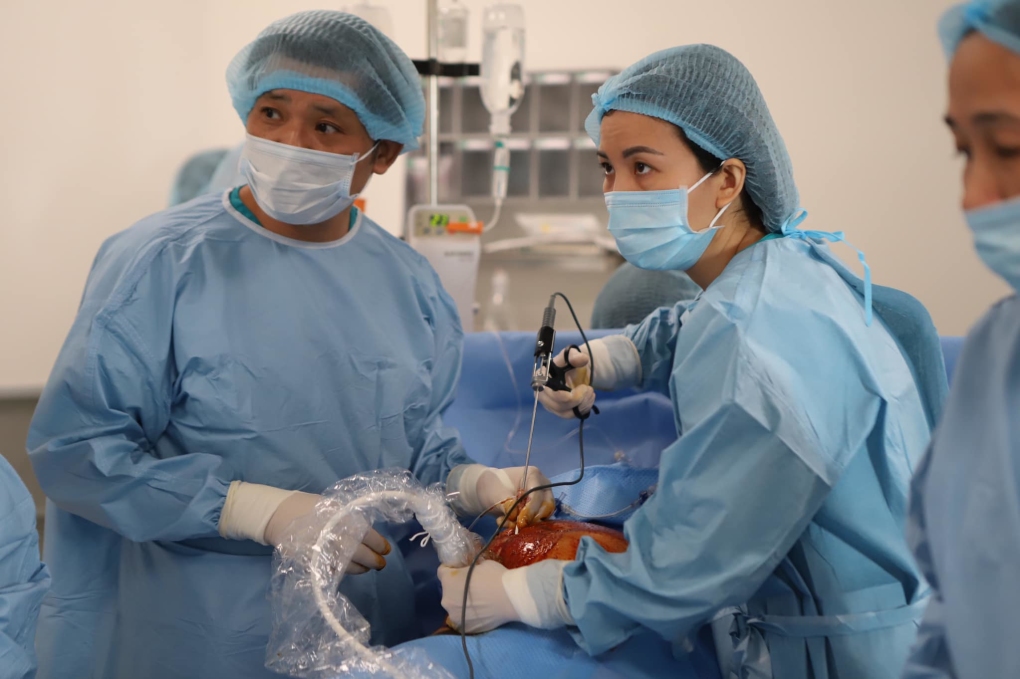
Chị Sim cùng ê kíp ứng dụng laser quang đông – kỹ thuật vừa học ở Pháp, để điều trị hội chứng truyền máu song thai cho trường hợp này. Ê kíp phẫu thuật nội soi vào buồng ối, can thiệp kẹp mạch máu nuôi thai không tim để dừng nhận máu, từ đó cứu thai bình thường đang bị thiếu máu (do truyền máu).
Để làm được điều này, các bác sĩ phải sử dụng một thiết bị đặc biệt để đưa được camera siêu nhỏ vào trong buồng ối, nhằm truy tìm mạch máu trong bánh rau cần can thiệp. Sau đó, họ tiếp tục đưa sợi laser vào và dùng tia laser làm đông các cầu nối trong bánh rau.
Bình thường khi mổ mở, có thể quan sát trực tiếp các tổn thương. Trong trường hợp này, mổ nội soi lại càng khó hơn. Bác sĩ căng mắt vừa nhìn màn hình siêu âm, vừa nhìn màn hình nội soi để dò tìm từng mạch máu. Tay thao tác dụng cụ, chân căn ke để dùng bàn đạp laser một cách chính xác.
60 phút cân não, ca phẫu thuật can thiệp bào thai thành công.
“Khi ống nội soi xuyên vào buồng ối, các bác sĩ như đeo kính lặn để phẫu thuật do tầm nhìn trong môi trường chất lỏng bị hạn chế hơn rất nhiều. Thai nhi đạp và sinh hoạt trong buồng ối, vì vậy phải di chuyển các dụng cụ khéo léo để không làm bào thai tổn thương”, bác sĩ Sim nói.
Song, quá trình giữ thai cũng rất gian nan, bác sĩ phải dùng những loại thuốc đắt nhất mới giúp thai phụ tránh đẻ non. May mắn, đến tuần thai thứ 33, người phụ nữ chuyển dạ và được mổ lấy thai. Cuộc mổ lấy thai cũng diễn ra căng thẳng, sau khi lấy thai nhi khỏe mạnh, các bác sĩ mới lấy khối thai không tim. Khối thai này phù to gấp đôi thai khỏe mạnh, tròn to, trơn trượt. Do đó, đòi hỏi bác sĩ có trình độ tay nghề cao, cẩn trọng từng chút bởi nếu không cẩn thận, khối thai sẽ khiến sản phụ vỡ tử cung, chảy máu.
“Đây là em bé đầu tiên được cứu sống và chào đời khỏe mạnh sau can thiệp bào thai điều trị hội chứng truyền máu song thai được 7 tuần”, bác sĩ Sim nói, hôm 18/10.
Hội chứng truyền máu song thai là hai thai có hai túi ối riêng biệt nhưng chung một bánh nhau, khiến máu của một thai nhi truyền cho thai còn lại. Hậu quả, một thai chậm tăng trưởng, suy tim vì cho máu, thai nhi còn lại có quá nhiều nước ối, tim to do nhận quá nhiều máu.
Truyền máu song thai xảy ra ở 10-15% trường hợp mẹ mang hai thai có chung một bánh nhau. Hội chứng này xuất hiện ba tháng giữa thai kỳ, diễn biến xấu, nặng, 90% thai nhi sẽ tử vong nếu không được điều trị. Sản phụ mắc hội chứng truyền máu song thai có thể sinh non, nhiễm trùng ối, thiếu máu.
Bệnh viện Phụ sản Hà Nội là cơ sở y tế công đầu tiên ứng dụng thành công kỹ thuật phẫu thuật can thiệp bào thai, được Bộ Khoa học Công nghệ bình chọn là Thành tựu Nghiên cứu khoa học nổi bật của năm 2019.
TS.BS Sim, 40 tuổi, hiện phụ trách Trung tâm Can thiệp bào thai và là Phó Giám đốc Trung tâm sàng lọc, chẩn đoán trước sinh và sơ sinh. Từ nhỏ, chị đã có ước mơ làm bác sĩ nên dù được tuyển thẳng vào ngành sư phạm, song người phụ nữ vẫn lựa chọn thi trường y. Ra trường, chị về công tác tại Bệnh viện Phụ sản Hà Nội.
Khi đó, bác sĩ Sim làm việc tại Phòng Chẩn đoán trước sinh, chuyên tư vấn và khám sàng lọc, chẩn đoán các bà mẹ mang thai bị dị tật, đưa ra lời khuyên và phác đồ điều trị, lên kế hoạch sửa chữa sau sinh. Tại đây, chị đối mặt với các biến chứng sản khoa không thể can thiệp như truyền máu song thai, dải xơ buồng ối, thiểu ối…, phải đình chỉ thai kỳ, do hạn chế của y học. Vị bác sĩ đau đớn sau mỗi lần chứng kiến sự mất mát của gia đình bệnh nhân.
Bản thân chị cũng trải qua hai lần sinh nở, gặp hai tai biến khác nhau. Với em bé đầu, chị bị băng huyết và phải truyền máu trên bàn mổ. Em bé thứ 2 bị thiếu ối, khi đó chưa có kỹ thuật truyền ối, con chị phải sinh non, do đó bác sĩ càng thấu hiểu sự lo lắng cũng như tuyệt vọng của thai phụ.
“Thời điểm ấy, các công cụ chẩn đoán hạn chế, có những vấn đề không giải thích được. Có những trường hợp thai lưu vài lần vẫn không biết nguyên nhân, kết nối tất cả bệnh viện chuyên khoa và phụ sản cũng không tìm ra”, bác sĩ Sim kể.
Năm 2014, bác sĩ Sim được cử sang Pháp tham dự Hội nghị Y học bào thai thế giới cùng GS Nguyễn Duy Ánh, Giám đốc Bệnh viện Phụ sản Hà Nội và hai đồng nghiệp, mở ra cơ hội tiếp cận với các kỹ thuật tiên tiến.
“Tôi đã rất ngỡ ngàng với những kiến thức được chuyên gia quốc tế chia sẻ. Những điều lâu nay tưởng chừng như là bất khả thi thì người ta đều đã có cách giải quyết”, chị nói.

Ba năm sau, Bệnh viện Phụ sản Hà Nội hợp tác với Bệnh Viện Necker (Pháp) – một đơn vị sản nhi hàng đầu châu Âu. Bác sĩ Sim là người đầu tiên được Sở Y tế Hà Nội cử sang học kỹ thuật cao ứng dụng laser quang đông để điều trị hội chứng truyền máu song thai – một kỹ thuật chưa cơ sở y tế công nào tại Việt Nam triển khai được.
“Thời điểm tôi đi, các thầy ở Việt Nam cũng đã thử nghiệm các ca can thiệp bào thai, nhưng đều hỏng. Vì vậy, tôi rất áp lực khi nhận được sự kỳ vọng từ lãnh đạo là sẽ mang kỹ thuật mới này về ứng dụng thành công”, bác sĩ Sim kể.
Với lợi thế thành thạo tiếng Pháp, chị Sim nhanh chóng tiếp cận với các kỹ thuật mới. Mỗi ngày, người phụ nữ tranh thủ làm tất cả công việc ở khoa, từ 8h đến 23h, mục đích để đúc kết mọi bài học, kinh nghiệm từ cơ sở y tế hàng đầu mang về nước.
Từ 2018-2019, bác sĩ Sim cùng ê kíp của Bệnh viện Phụ sản Hà Nội hoàn thiện các quy trình khám, chẩn đoán và điều trị phù hợp với người bệnh Việt Nam. Đồng thời xây dựng phòng mổ can thiệp bào thai tiêu chuẩn quốc tế.
Được Hội đồng Bộ Khoa học Công nghệ phê duyệt quy trình kỹ thuật, tháng 10/2019, GS Ánh, TS Sim và ê kíp thực hiện thành công hai ca mổ can thiệp bào thai đầu tiên, với sự hỗ trợ đặc biệt của GS Yves Ville – người phát minh ra kỹ thuật này – cũng là thầy của bác sĩ Sim khi ở Pháp.
Liên tiếp sau đó, chị cùng kíp phẫu thuật tự mổ thành công hàng chục ca mắc hội chứng truyền máu song thai. Trong đó, không trường hợp nào bị nhiễm trùng, nhiều em bé chào đời khỏe mạnh nhờ kỹ thuật này.
Đến nay, bác sĩ Sim cùng đồng nghiệp đã can thiệp hơn 500 ca, giải cứu các bào thai mắc hội chứng truyền máu, giải xơ buồng ối, thiểu ối, với tỷ lệ thành công 90%. Hiện, trung tâm nơi chị công tác bắt đầu triển khai các kỹ thuật can thiệp bào thai để điều trị thoát vị hoành, tim bẩm sinh, bệnh về thận, phổi với mong muốn cứu sống được tất cả thai nhi mắc bệnh.
(Theo VNExpress)









