Những thành tựu y khoa khẳng định năng lực nền y học Việt Nam
Thành tựu y học Việt Nam ghi dấu từ những ca mổ khó, quyết định cân não, sự phối hợp liên viện và năng lực vận hành bệnh viện ngày càng bài bản và hiện đại.
Y học Việt Nam đã tạo dấu ấn với bạn bè quốc tế bằng nhiều cột mốc đáng chú ý, từ can thiệp bào thai, phẫu thuật cá thể hóa bằng công nghệ 3D đến ghép tạng và những đóng góp vào hướng dẫn chuyên môn quốc tế.
Những ca bệnh khó được xử trí thành công cho thấy năng lực chuyên môn ngày càng vững của đội ngũ y bác sĩ trong nước. Đồng thời, các thành tựu này cũng phản ánh sự tiến bộ về hệ thống, phối hợp liên viện và chuẩn hóa kỹ thuật, giúp y học Việt Nam hiện diện rõ nét hơn trên bản đồ y khoa thế giới.
- Thực hiện thành công 14 ca thông tim bào thai xuyên tử cung
- Thay khớp háng toàn phần cho bệnh nhi 12 tuổi bằng vật liệu kim loại in 3D
- Lần đầu tiên cắt bỏ đồng thời hai thận đa nang khổng lồ và ghép thận trong cùng một lần mổ
- Ghép tạm bàn tay đứt lìa của sản phụ mang song thai vào cẳng chân và ghép lại sau 2 tháng
- Điều trị thành công ca ung thư máu đầu tiên tại Việt Nam bằng liệu pháp tế bào CAR-T
- Thực hiện ghép đa tạng từ người hiến tạng chết não
- Gần 100 bác sĩ tham gia cuộc đại phẫu tách rời cặp song sinh phức tạp nhất Việt Nam
- PGS.TS.BS Vương Thị Ngọc Lan là đại diện châu Á duy nhất tham gia xây dựng bộ hướng dẫn điều trị hiếm muộn của WHO
- Bệnh viện đầu tiên tại châu Á có Hệ thống Lab phôi học đạt chuẩn ISO 5 trong lĩnh vực Hỗ trợ sinh sản
Thực hiện thành công 14 ca thông tim bào thai xuyên tử cung
Tính đến cuối tháng 1/2026, Việt Nam đã ghi nhận và công bố 14 ca can thiệp tim bào thai xuyên tử cung thành công, chủ yếu đến từ mô hình phối hợp giữa Bệnh viện Từ Dũ và Bệnh viện Nhi Đồng 1 (TP.HCM).
Phần lớn là các trường hợp dị tật tim bẩm sinh rất nặng, tiến triển nhanh, có nguy cơ thai lưu hoặc đi theo hướng tim một thất nếu không được can thiệp kịp thời.
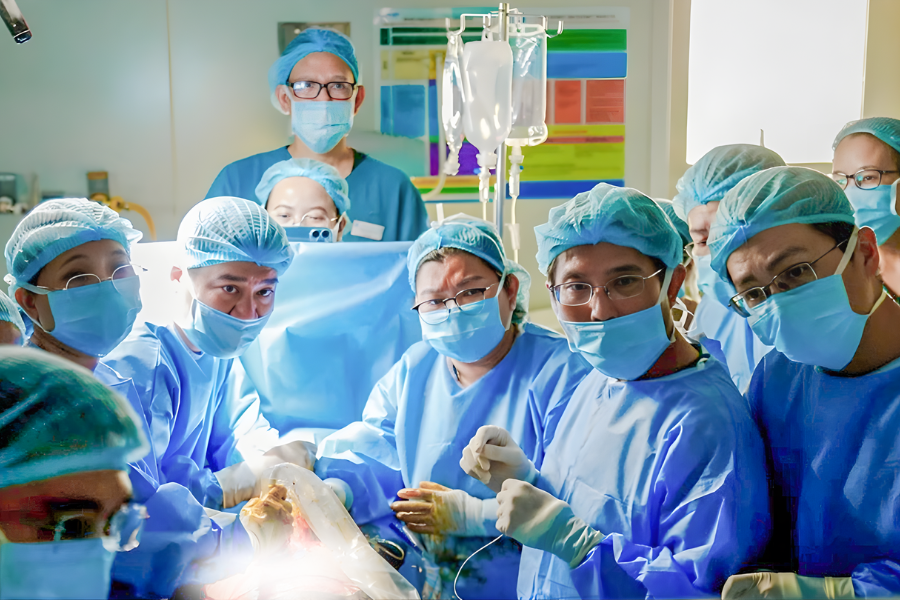
Từ những ca thông tim xuyên tử cung đầy thách thức, nơi ê-kíp bác sĩ nỗ lực giữ lại cơ hội sống cho những mầm sống còn trong bụng mẹ, đội ngũ can thiệp tim bào thai đã được vinh danh ở hạng mục Đại sứ truyền cảm hứng tại WeChoice Awards 2025.
Trong đêm Gala Vinh danh & Trao giải, BS CKII Trần Ngọc Hải, Giám đốc Bệnh viện Từ Dũ, chia sẻ rằng theo tìm hiểu của ê-kíp, Việt Nam là trung tâm thứ tư trên thế giới thực hiện được kỹ thuật này, và tại châu Á gần như chưa ghi nhận.
Giám đốc Bệnh viện Từ Dũ ví trái tim thai nhi nhỏ như một quả dâu tây chia bốn phần. Ca can thiệp đòi hỏi đưa dụng cụ đi xuyên qua bụng mẹ, tử cung, vào lồng ngực và tiếp cận tim thai để vào buồng thất. Trong bối cảnh không có dụng cụ dẫn đường, ê-kíp đã thực hiện các ca phẫu thuật chủ yếu dựa vào tưởng tượng và kinh nghiệm.

Ông bày tỏ sự xúc động, đồng thời cảm ơn cộng đồng đã bình chọn và đặt niềm tin vào ê-kíp. Đồng thời, các bác sĩ cũng mong muốn lan tỏa thông điệp đến các thai phụ có bào thai mắc bệnh nặng rằng vẫn còn cơ hội nếu đến đúng cơ sở có chuyên môn.
Về chi phí, BS Hải cho biết ở nước ngoài, một ca can thiệp có thể rất đắt (khoảng 140.000 USD). Trong khi đó tại Việt Nam, khi kỹ thuật đã được phê duyệt và chuẩn hóa, chi phí được điều chỉnh theo khả năng chi trả và có BHYT hỗ trợ, nhằm tăng cơ hội tiếp cận cho nhiều gia đình hơn.
Thay khớp háng toàn phần cho bệnh nhi 12 tuổi bằng vật liệu kim loại in 3D
Các bác sĩ Vinmec Times City đã thực hiện thành công ca thay khớp háng toàn phần cho bé gái 12 tuổi ở Phú Thọ, ứng dụng công nghệ in 3D và mẫu cắt xương (PSI) "đo ni đóng giày" dành cho bệnh nhi.
Bệnh viện cho biết đây là ca thay khớp háng toàn phần cho bệnh nhi nhỏ tuổi nhất tại Việt Nam, được xem như một dấu mốc trong ứng dụng y học chính xác vào chấn thương chỉnh hình nhi khoa.
Trước đó, bé bị gãy cổ xương đùi trái do tai nạn và đã được kết xương bằng vít ở tuyến trung ương. Tuy nhiên sau 6 tháng, tình trạng xấu dần: đi tập tễnh, hai chân lệch, vẹo cột sống nặng, ảnh hưởng lớn đến sinh hoạt và tâm lý.
Khi đến Vinmec, bác sĩ nhận định ca bệnh hiếm và phức tạp vì xương còn đang phát triển, trong khi chỏm xương đùi tiêu gần hết. Nếu chậm can thiệp, nguy cơ biến dạng cột sống vĩnh viễn.
Thách thức chính của phẫu thuật nằm ở việc đặt khớp nhân tạo cho trẻ còn tăng trưởng, cần kiểm soát nguy cơ lỏng khớp và chênh lệch chiều dài hai chân, chỉ sai lệch vài milimet cũng có thể ảnh hưởng dáng đi.
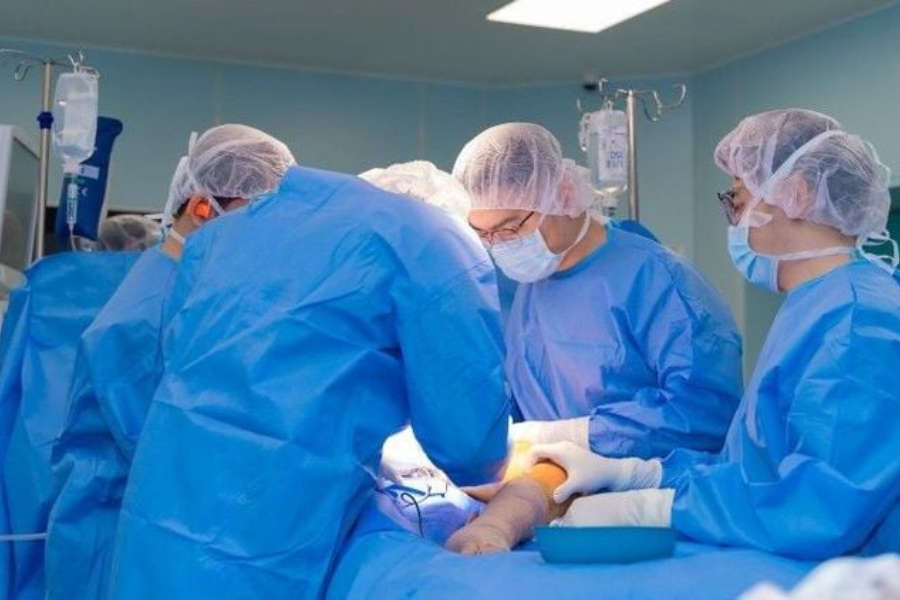
Sau nhiều lần hội chẩn chuyên sâu, Ê-kíp quyết định loại bỏ khớp háng tổn thương và thay bằng khớp háng nhân tạo hợp kim Titan. Trước khi thực hiện ca mổ, các bác sĩ mô phỏng toàn bộ cấu trúc xương háng bằng công nghệ in 3D, lập kế hoạch kỹ thuật số chi tiết (3D template) và thiết kế PSI riêng để định vị, tính toán chính xác các góc đặt ổ cối và cổ xương.
Song song đó, đội phục hồi chức năng sử dụng hình ảnh 3D kết hợp cảm biến vận động để đánh giá nhóm cơ yếu và xây dựng phác đồ phục hồi phù hợp, hướng tới mục tiêu dáng đi cân đối, tự nhiên.
Sau mổ, bé có thể ngồi dậy và tập đi với khung hỗ trợ sau 24 giờ, mức đau giảm (thang điểm đau giảm còn 2). Hai tháng sau, bé đi lại bình thường, dáng người cân đối, không còn vẹo cột sống. Phân tích bằng cảm biến vận động cho thấy chức năng vận động đạt trên 90% so với người khỏe mạnh.

Vinmec đánh giá thành công này mở ra thêm hướng điều trị cho trẻ có tổn thương khớp háng nặng, đồng thời nhấn mạnh vai trò của phẫu thuật 3D và PSI cá thể hóa trong chấn thương chỉnh hình nhi khoa.
Lần đầu tiên cắt bỏ đồng thời hai thận đa nang khổng lồ và ghép thận trong cùng một lần mổ
Bệnh viện Trung ương Huế đã thực hiện thành công ca phẫu thuật đặc biệt phức tạp: cắt bỏ đồng thời hai thận đa nang khổng lồ và ghép thận trong cùng một lần mổ cho bệnh nhân nam 53 tuổi bị thận - gan đa nang, dẫn đến suy thận giai đoạn cuối. Hai thận đa nang phát triển lớn khiến bụng bệnh nhân chướng căng và chèn ép các cơ quan ổ bụng.
Ca mổ kéo dài hơn 3 giờ, ê-kíp cắt bỏ hai thận đa nang tổng gần 10 kg và bảo tồn tuyến thượng thận hai bên, lượng máu chỉ mất khoảng 100 ml nên bệnh nhân không cần truyền máu.
Song song đó, thận ghép được lấy từ người hiến sống cùng thời điểm, các ê-kíp chuyên môn phối hợp nối mạch máu và cắm niệu quản vào bàng quang. Thời gian thiếu máu nóng được kiểm soát 5 phút, thiếu máu lạnh 25 phút. Thận ghép được tưới máu tốt và có nước tiểu ngay trên bàn mổ.
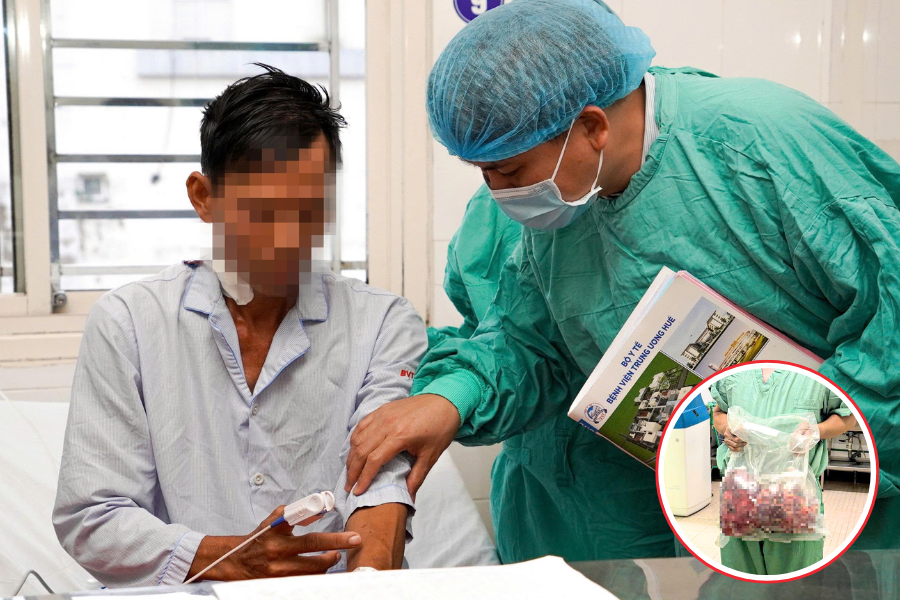
Sau phẫu thuật, bệnh nhân hồi phục tích cực: sau 48 giờ chức năng thận cải thiện rõ, dấu hiệu sinh tồn ổn định. Sau một tuần sinh hoạt gần như bình thường và xuất viện sau hai tuần.
Bệnh viện nhận định đây là ca đầu tiên tại Việt Nam thực hiện thành công kỹ thuật cắt hai thận đa nang và ghép thận đồng thời, và theo ê-kíp, trên thế giới hiện chỉ có rất ít trung tâm làm được.
Ca mổ được đánh giá là một dấu mốc cho hướng phát triển kỹ thuật ghép tạng chuyên sâu của bệnh viện và của y học Việt Nam.
Ghép tạm bàn tay đứt lìa của sản phụ mang song thai vào cẳng chân và ghép lại sau 2 tháng
Một trong những ca vi phẫu gây chú ý trong năm 2025 là trường hợp ghép tạm bàn tay đứt lìa vào cẳng chân để giữ mô sống cho một sản phụ mang song thai. Theo thông tin từ Sở Y tế TP.HCM và báo chí, người bệnh gặp tai nạn khiến bàn tay bị đứt rời.
Do tình trạng thai kỳ đặc biệt và thời điểm chưa thuận lợi để tái nối ngay, ê-kíp đã quyết định ghép nuôi tạm bàn tay vào cẳng chân nhằm duy trì tưới máu liên tục, bảo tồn gân cơ, mạch máu và thần kinh cho giai đoạn phẫu thuật tái nối sau này.
Sau gần hai tháng được "nuôi tạm" ở chân, bệnh viện tiến hành phẫu thuật tách bàn tay khỏi vị trí ghép nuôi tạm và nối lại về đúng vị trí giải phẫu. Ca mổ được mô tả là kéo dài nhiều giờ và cần phối hợp đa chuyên khoa, trong đó có chấn thương chỉnh hình, gây mê hồi sức và sản khoa.
Trong suốt quá trình can thiệp, ekip vừa tái lập hệ mạch máu, gân cơ, thần kinh cho chi ghép, vừa theo dõi sát tình trạng của thai nhi để đảm bảo an toàn cho cả mẹ và hai em bé.
Các báo cáo sau đó ghi nhận người bệnh hồi phục ổn định, bàn tay được tưới máu tốt và bắt đầu có đáp ứng vận động theo tập phục hồi. Sản phụ đã sinh đôi an toàn sau ca phẫu thuật.
Điều trị thành công ca ung thư máu đầu tiên tại Việt Nam bằng liệu pháp tế bào CAR-T
Bệnh viện Truyền máu - Huyết học TP.HCM điều trị thành công ca bạch cầu cấp (ung thư máu) đầu tiên tại Việt Nam bằng liệu pháp miễn dịch tế bào CAR-T cell. Bệnh nhân là bé gái 12 tuổi, mắc bạch cầu cấp lympho B nhóm nguy cơ cao.
Trước đó, bé đã hóa trị và ghép tủy nửa thuận hợp từ cha nhưng vẫn tái phát lần hai. Vì vậy, ê-kíp lựa chọn CAR-T cell như hướng điều trị tiếp theo.
Bệnh viện phối hợp với chuyên gia Đài Loan để truyền CAR-T, sau đó tiếp nhận bệnh nhân về theo dõi và điều trị. Theo chia sẻ của Giám đốc bệnh viện, hơn một năm qua bé sống khỏe mạnh, sinh hoạt bình thường.

CAR-T cell được mô tả là liệu pháp miễn dịch tiên tiến với khả năng tiêu diệt tế bào ung thư cao và tạo đáp ứng miễn dịch lâu dài, nhưng chi phí hiện còn rất cao.
Bệnh viện cho biết đang đầu tư cơ sở vật chất, đào tạo nhân sự có chứng nhận và hợp tác quốc tế để hướng tới tự sản xuất CAR-T trong nước.
Nếu hoàn thiện, bệnh viện kỳ vọng giảm chi phí khoảng 20 lần, xuống dưới 500 triệu đồng mỗi ca. Thành công bước đầu được xem là tín hiệu tích cực cho mục tiêu làm chủ công nghệ y học tiên tiến và nâng hiệu quả điều trị bệnh ác tính về máu tại TP.HCM.
Thực hiện ghép đa tạng từ người hiến tạng chết não
Trong năm 2025, bệnh viện Trung ương Quân đội 108 thực hiện ca lấy ghép đa tạng từ người hiến chết não thứ 4 trong năm 2025. Ca hiến tạng giúp ghép và điều phối để hồi sinh thêm 6 bệnh nhân, đồng thời 2 giác mạc được lấy để bảo quản chờ ghép cho người phù hợp.
Người hiến là nam quân nhân 55 tuổi, có tiền sử tăng huyết áp, rối loạn lipid máu và từng đột quỵ. Sau khi được thông tin về tình trạng chết não, gia đình đồng ý hiến tặng tạng.
Bệnh viện tổ chức hội chẩn liên viện và huy động nhiều kíp chuyên môn để triển khai đồng thời các phần việc. Kế hoạch gồm ghép tim cho 1 bệnh nhân, chia gan để ghép cho 2 bệnh nhân (một ca ghép tại 108 và vận chuyển thùy gan trái sang Vinmec), ghép 2 thận cho 2 bệnh nhân suy thận giai đoạn cuối, và lấy phổi để vận chuyển đến Bệnh viện Phổi Trung ương.
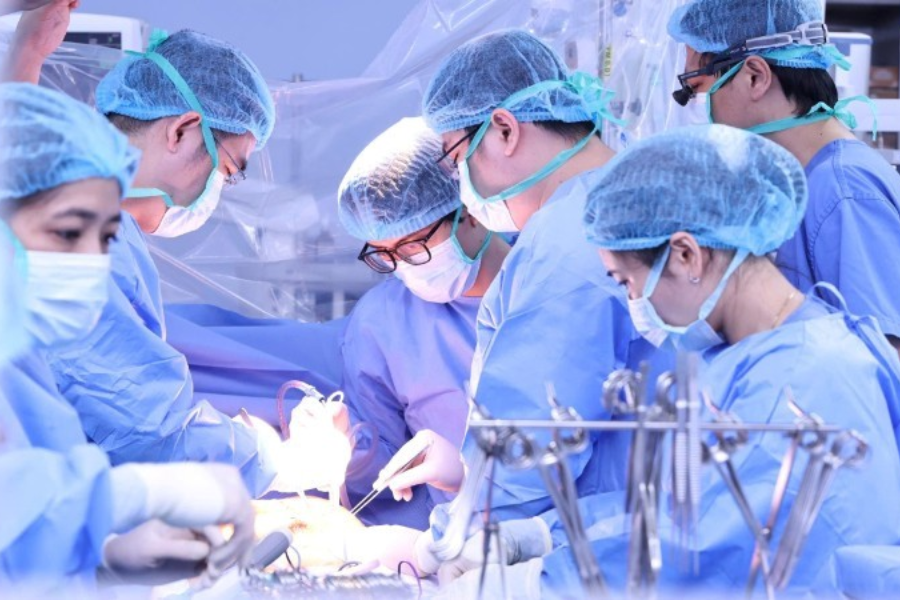
Điểm nhấn chuyên môn là kỹ thuật chia gan trong bụng để ghép (In-situ split liver transplantation). Bệnh viện Trung ương Quân đội 108 là đơn vị đầu tiên tại Việt Nam làm thành công kỹ thuật này vào tháng 4/2024, đến nay đã thực hiện 7 ca chia gan để ghép từ người hiến chết não.
Với ca ghép tim, bệnh nhân nhận tạng từng đặt thiết bị hỗ trợ thất trái nên mổ khó vì rất dính, ê-kíp cho biết đã kiểm soát thời gian thiếu máu của tim ở mức 80 phút. Hai ca ghép thận được ghi nhận thận ghép hoạt động tốt ngay sau ghép, lượng nước tiểu khoảng 300 ml/giờ đầu cho mỗi thận.
Sau ghép, các bệnh nhân ghép gan và ghép thận được theo dõi 24/24 và tiến triển thuận lợi, chức năng gan và thận cải thiện. Ca ghép tim tiếp tục được chăm sóc và theo dõi tích cực.
Bệnh viện nhấn mạnh việc tăng năng lực phát hiện và quản lý nguồn hiến tạng chết não tiềm năng là yếu tố then chốt để mở rộng cơ hội ghép tạng cho bệnh nhân nặng.
Gần 100 bác sĩ tham gia cuộc đại phẫu tách rời cặp song sinh phức tạp nhất Việt Nam
Vào năm 2020, một cuộc đại phẫu với sự tham gia của gần 100 nhân sự y tế, ca đại phẫu tách cặp song sinh Trúc Nhi - Diệu Nhi đã diễn ra thành công sau khoảng 12 giờ căng thẳng. Đây là ca song sinh dính nhau vùng bụng chậu được đánh giá thuộc nhóm khó và phức tạp bậc nhất tại Việt Nam.
Ở tuần thai thứ 16, người mẹ được chẩn đoán mang thai đôi dính nhau vùng chậu và chung một dây rốn. Đến tuần 33, vào tháng 6/2016, thai diễn tiến nguy hiểm nên Bệnh viện Phụ sản Hùng Vương mổ lấy thai. Hai bé gái dính nhau vùng bụng chậu, tổng cân nặng 3,2 kg và được chăm sóc dinh dưỡng đặc biệt.

Tháng 7/2019, hai bé được chuyển sang Bệnh viện Nhi đồng Thành phố. Tại đây, ê-kíp hồi sức sơ sinh điều trị suy hô hấp và các vấn đề liên quan sinh non, nhẹ cân.
Kết quả thăm khám cho thấy đây là trường hợp cực hiếm, song sinh dính nhau kiểu ischiopagus tetrapus với 4 chân tách rời. Chẩn đoán hình ảnh ghi nhận hai bé có chung một phần ruột và chỉ có một lỗ hậu môn, các bất thường phức tạp ở hệ tiết niệu, sinh dục và khung chậu.
Sau 13 tháng chăm sóc, khi hai bé đạt khoảng 15 kg và đủ điều kiện sức khỏe, bệnh viện lên kế hoạch phẫu thuật tách dính. Ca mổ ngày 15/7/2020 do TS.BS Trương Quang Định chỉ huy, huy động 93 nhân sự chia thành 11 kíp, đồng thời phối hợp nhiều chuyên gia từ các bệnh viện lớn như Chợ Rẫy, Nhi đồng 1, Nhi đồng 2 và các đơn vị chuyên khoa khác.
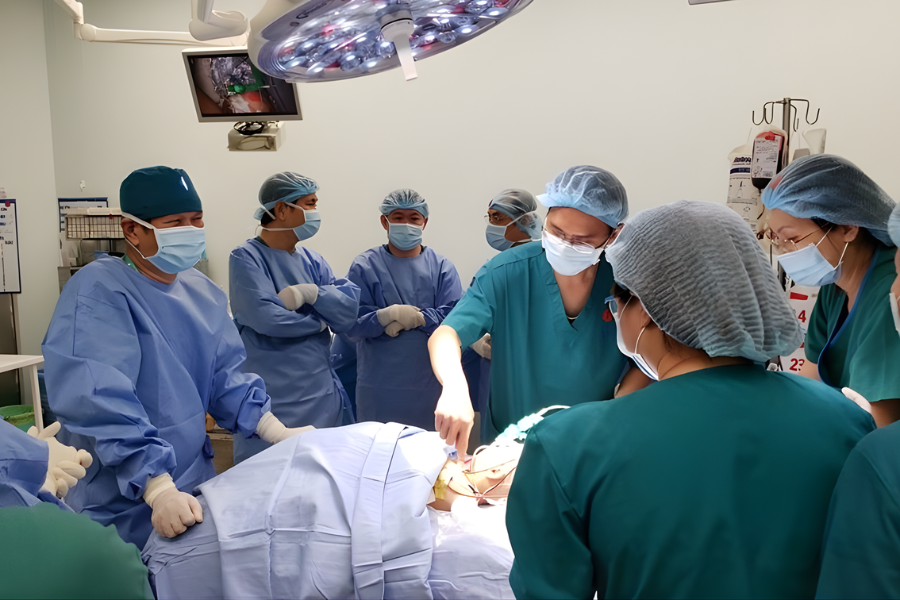
Ca mổ bắt đầu rạch da lúc 9h51. Các nhóm lần lượt mở bụng, thám sát và chia ruột, tách bàng quang, niệu quản và cơ quan sinh dục, rồi tách khung chậu. Đến 14h07, hai bé được tách rời hoàn toàn và chuyển sang hai bàn mổ riêng để tiếp tục các bước tạo hình, chỉnh hình và hoàn tất hồi phục cơ quan. Đến 18h40, hai bé rời phòng mổ và được chuyển hồi sức ngoại để theo dõi sát.
Ê-kíp cho biết giai đoạn căng thẳng nhất là lúc kẹp mạch và phân chia các cơ quan dùng chung. Khó khăn còn đến từ việc một bé có nền sức khỏe yếu hơn và việc tách xương chậu ở thời điểm 13 tháng khiến màng xương dính chắc. Sau mổ, sinh hiệu hai bé ổn định, chỉ sốt nhẹ và bệnh viện tổ chức giao ban hội chẩn định kỳ 12 giờ một lần để theo dõi diễn tiến.
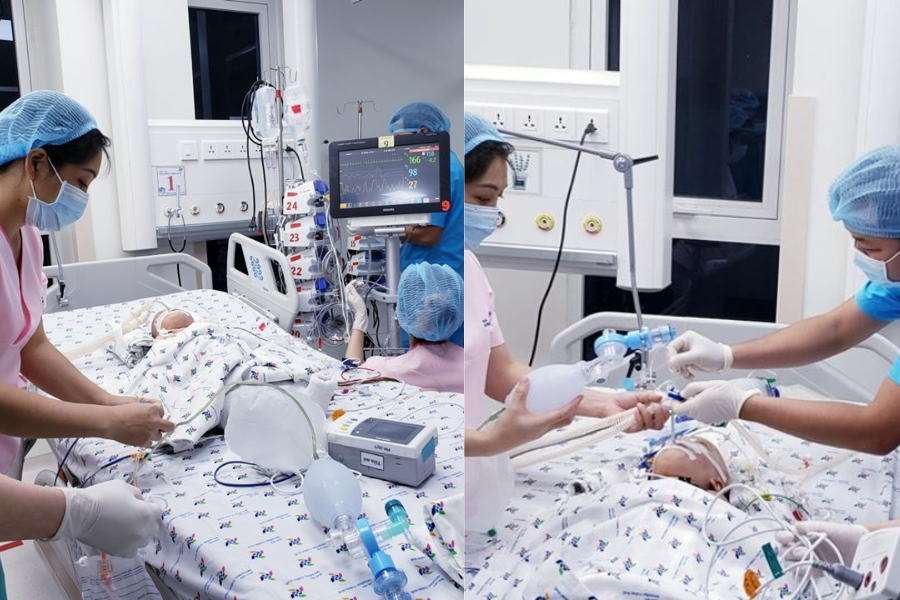
Vào thời điểm đó, GS. Trần Đông A, cố vấn chuyên môn của Bệnh viện Nhi đồng 2 và ca mổ nhận định rằng cuộc đại phẫu tách Trúc Nhi - Diệu Nhi được thực hiện trong điều kiện trang thiết bị hiện đại, phản ánh bước tiến rõ rệt của y tế Việt Nam.
Ông cho rằng đây là dấu mốc quan trọng của ngành y tế TP.HCM và cả nước, bởi không phải nơi nào cũng đạt được năng lực triển khai những ca phẫu thuật phức tạp như vậy.
PGS.TS.BS Vương Thị Ngọc Lan là đại diện châu Á duy nhất tham gia xây dựng bộ hướng dẫn điều trị hiếm muộn của WHO
PGS.TS.BS Vương Thị Ngọc Lan, Phó Hiệu trưởng Trường Đại học Y Dược TP.HCM, là đại diện duy nhất của châu Á trong nhóm tác giả chủ chốt xây dựng hướng dẫn dự phòng, chẩn đoán và điều trị hiếm muộn 2025 của WHO.
Đây được xem là bộ hướng dẫn toàn diện đầu tiên trên thế giới dành riêng cho lĩnh vực hỗ trợ sinh sản, đồng thời cho thấy dấu ấn chuyên môn của Việt Nam trong lĩnh vực IVF trên bình diện quốc tế.

Bà từng giữ vai trò Trưởng khoa Y và Trưởng Bộ môn Phụ sản của Trường ĐH Y Dược TP.HCM trước khi đảm nhiệm vị trí Phó Hiệu trưởng.
Hiện bà là Tổng Biên tập Tạp chí Y học TP.HCM, thành viên Ban Biên tập Fertility and Reproduction (tạp chí chính thức của ASPIRE), và tham gia nhóm biên soạn hướng dẫn tiếp cận cặp vợ chồng hiếm muộn của WHO.
Bệnh viện đầu tiên tại châu Á có Hệ thống Lab phôi học đạt chuẩn ISO 5 trong lĩnh vực Hỗ trợ sinh sản
Tổ chức Kỷ lục châu Á công bố và trao Kỷ lục châu Á cùng Kỷ lục Việt Nam cho Bệnh viện Đa khoa Tâm Anh TP.HCM, với hạng mục liên quan hệ thống lab phôi học đạt chuẩn ISO 5 theo mô hình lab trong lab.
Theo ban tổ chức, hồ sơ được thẩm định bằng cách đối chiếu với nhiều hệ thống kỷ lục tại các quốc gia. Hội đồng cố vấn y khoa gồm chuyên gia từ nhiều nước cùng xem xét bằng chứng trước khi công nhận.
Quá trình xác lập kỷ lục được mô tả là khoa học và minh bạch, dựa trên dữ liệu thu thập độc lập và kiểm định chéo nhiều bước như thiết kế lab, quy trình vận hành, các chỉ số an toàn và chất lượng dịch vụ, đồng thời đối chiếu tiêu chuẩn quốc tế.

Kỷ lục ghi nhận bệnh viện Tâm Anh là đơn vị đầu tiên xây dựng hệ thống lab trong lab, trong đó phòng nuôi cấy phôi ISO 5 nằm bên trong phòng thao tác giao tử và phôi ISO 6. Thiết kế này nhằm tách khu thao tác và khu nuôi cấy để tăng độ ổn định vi môi trường.
Bệnh viện cho biết hệ thống kiểm soát chặt các yếu tố như chất lượng không khí, nhiệt độ, độ ẩm và hạn chế ra vào để tối ưu điều kiện nuôi cấy.
